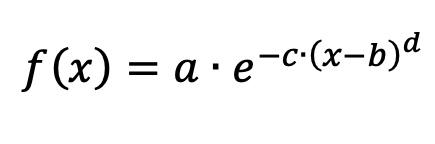Il rischio da stress termico per gli operatori sanitari impegnati in attività anti-COVID all’aperto (dBA 2020)
Evento online, 3 dicembre 2020
Convegno Nazionale dBA2020, Agenti fisici e salute nei luoghi di lavoro
Abstract
La protezione dall’infezione del virus Sars-CoV-2, causa dell’attuale pandemia da coronavirus CoViD-19, richiede specifiche procedure di sicurezza e dispositivi di protezione individuale per la tutela della salute degli operatori sanitari coinvolti nelle operazioni di diagnosi e cura dei contagiati.
È ragionevole chiedersi se per gli addetti all’effettuazione degli esami per la diagnosi del contagio da CoViD-19, normalmente al lavoro in postazioni all’aperto, nel corso della stagione calda si possa configurare un rischio da stress termico.
Questo in ragione sia della situazione meteorologica, sia dell’utilizzo di abbigliamento per la protezione dal rischio biologico che consiste in indumenti a bassa o nulla permeabilità al vapor acqueo, sigillati sulle estremità del corpo (polsi, caviglie, collo), al quale si aggiungono scarpe impermeabili, guanti, facciali filtranti più mascherine, visiera.
Con questo lavoro restituiamo l’esito della valutazione compiuta da CeSNIR in collaborazione con l’Ospedale San Raffaele di Milano in relazione allo stress termico degli operatori sanitari addetti all’effettuazione del tampone naso-faringeo presso lo stesso ospedale.

I risultati mostrano che, anche nel corso delle calde giornate estive, operando però sotto la protezione di uno schermo alla radiazione solare diretta, la temperatura rettale si mantiene sotto il limite di 38 °C con un congruo margine anche nelle giornate più calde (la massima temperatura rettale raggiunta è infatti di 37.7 °C).
Questo esito è probabilmente attribuibile al basso metabolismo correlato con i compiti lavorativi svolti. L’energia sviluppata internamente per compiere le attività più pesanti può essere infatti una delle principali cause del surriscaldamento umano ma in questo caso risulta di bassa rilevanza.
L’interesse per questa esperienza è determinato dal fatto che l’abbigliamento indossato dai lavoratori è di tipo incapsulante e impermeabile ed esclude la possibilità di adottare la norma tecnica relativa alla metodologia PHS (UNI EN ISO 7933:2005) per compiere l’accertamento.
Per questo motivo la verifica è compiuta innanzitutto apportando alla procedura PHS le correzioni suggerite dalla norma britannica BS 7963, ma i risultati ottenuti profilano degli scenari irrealistici come confermato sia da osservazioni sul campo, sia tramite il controllo delle temperature timpaniche.
La stessa valutazione è compiuta pertanto mediante un terzo ed ultimo metodo basato sul monitoraggio della frequenza cardiaca degli esposti ma, anziché percorrere la via dettata dalla procedura standardizzata dettata dalla UNI EN ISO 9886:2004 (Valutazione degli effetti termici (thermal strain) mediante misurazioni fisiologiche), è stato adottato il metodo proposto dal ricercatore M. J. Buller (USARIEM) dagli scriventi illustrato per la prima volta al convegno dBA2018 e ripreso anche per la pubblicazione dBA2019.
Assisti alla presentazione:
Leggi l’articolo integrale
IL RISCHIO DA STRESS TERMICO PER GLI OPERATORI SANITARI IMPEGNATI IN ATTIVITÀ ANTI-COVID ALL’APERTO
Alessandro Merlino1, Gianluca Gambino1, Daniele Meda1, Gabriele Quadrio1, Neva Pasqualini2, Pasqualino D’Aloia2, Gabriele Pellicciotta2, Paolo Zani2
1 – CeSNIR, Villasanta (MB)
2 – IRCCS Ospedale San Raffaele, Milano (MI)
1 – INTRODUZIONE
La protezione dall’infezione del virus Sars-CoV-2, causa dell’attuale pandemia da coronavirus CoViD-19, richiede specifiche procedure di sicurezza e dispositivi di protezione individuale per la tutela della salute degli operatori sanitari coinvolti nelle operazioni di diagnosi e cura dei contagiati.
È ragionevole chiedersi se per gli addetti all’effettuazione degli esami per la diagnosi del contagio da CoViD-19, normalmente al lavoro in postazioni all’aperto, nel corso della stagione calda si possa configurare un rischio da stress termico.
Questo in ragione sia della situazione meteorologica, sia dell’utilizzo di abbigliamento per la protezione dal rischio biologico che consiste in indumenti a bassa o nulla permeabilità al vapor acqueo, sigillati sulle estremità del corpo (polsi, caviglie, collo), al quale si aggiungono scarpe impermeabili, guanti, facciali filtranti più mascherine, visiera.
Con questo lavoro restituiamo l’esito della valutazione compiuta dagli scriventi in relazione allo stress termico degli operatori sanitari addetti all’effettuazione del tampone naso-faringeo presso l’Ospedale San Raffaele di Milano.
Allo stesso tempo desideriamo proporre nuovamente una riflessione sul corretto utilizzo delle metodiche di accertamento dello stress termico, previste dagli standard internazionali, nel caso di lavoratori che indossano abbigliamento protettivo e contribuire alla diffusione dei metodi più praticabili tra quelli che prevedono il ricorso alle misurazioni di parametri fisiologici, come già fatto nelle due precedenti edizioni di dBA (Merlino et all. 2018, 2019).
2 – DEFINIZIONE DEI DPI
Premesso che l’adozione delle misure di prevenzione e dei principi cardine quali il distanziamento sociale, l’igiene delle mani, l’informazione e la formazione dei lavoratori, l’organizzazione delle attività in accordo con le indicazioni fornite con le linee guida disposte dalle normative nazionali e regionali, consentono di abbattere al minimo possibile il rischio di contagio ed esposizione, ad esse deve essere affiancata la messa a disposizione e l’utilizzo dei Dispositivi di protezione individuale.
Per stabilire quali DPI fornire agli operatori sanitari sono stati consultati i principali riferimenti ad oggi disponibili:
– INAIL, 28 Febbraio 2020: COVID-19 e Protezione degli operatori sanitari;
– Rapporto dell’Istituto Superiore di Sanità n. 2/2020, revisione 2 del 10 Maggio 2020: Indicazioni ad interim per un utilizzo razionale delle protezioni per infezione da SARS-CoV2 nelle attività sanitarie e sociosanitarie (assistenza a soggetti affetti da COVID-19) nell’attuale scenario emergenziale SARS-CoV2;
– Rapporto dell’Istituto Superiore di Sanità n. 11/2020, revisione 2 del 29 Maggio 2020: Raccomandazioni ad interim per il corretto prelievo, conservazione e analisi sul tampone rino/orofaringeo per la diagnosi di COVID-19;
– il Decreto di Regione Lombardia – DGW 9853 con aggiornamento del 06.08.2020: Aggiornamento degli indirizzi per l’organizzazione delle attività sanitarie in relazione all’andamento dell’epidemia da COVID-19.
I DPI devono essere ressi disponibili in relazione alla tipologia di attività e, al livello di intensità di cura, e alla probabilità di esposizione al rischio specifico.
Per l’esecuzione del tampone per la ricerca di SARS-CoV2, in accordo con le indicazioni del Rapporto ISS n.11/2020, il personale indossa:
– Facciale filtrante FFP2/FFP3,
– tuta idrorepellente o in alternativa camice idrorepellente,
– Visiera o in alternativa occhiali di protezione,
– Guanti
– Calzari (ove richiesto).
3 – CARATTERISTICHE DELL’ABBIGLIAMENTO
Gli effetti dell’abbigliamento sugli scambi di calore tra soggetto e ambiente sono riconducibili a due meccanismi: l’isolamento termico e la resistenza all’evaporazione.
L’isolamento termico dell’abbigliamento, individuato dal parametro Icl, misurato in clo, influenza gli scambi termici di tipo non evaporativo che avvengono attraverso la pelle, ovvero quelli convettivi, radiativi e conduttivi. Com’è noto, l’isolamento termico complessivo dei capi di abbigliamento indossati dal lavoratore, si può determinare a mezzo dei dati e delle procedure reperibili nella norma tecnica UNI EN ISO 9920:2009 “Ergonomia dell’ambiente termico – Valutazione dell’isolamento termico e della resistenza evaporativa dell’abbigliamento”.
La resistenza all’evaporazione influenza invece gli scambi di calore che possono avvenire attraverso la pelle a mezzo del meccanismo dell’evaporazione. Quando la resistenza all’evaporazione è elevata (come nel caso di indumenti impermeabili) l’unico modo di disperdere calore rimane quello per convezione e irraggiamento dalla superficie esterna dell’abbigliamento, ma la quota di calore così dispersa è di molto inferiore a quella che sarebbe stata ceduta attraverso l’evaporazione del sudore all’esterno.
L’isolamento termico dell’insieme dei capi di abbigliamento utilizzati dal personale oggetto delle nostre valutazioni è determinato in accordo alle tabelle A.1, A.2 e A.3 dell’Appendice A della UNI 9920 e i risultati sono mostrati in Tabella 1.
I calcoli previsti dalla procedura PHS1 (UNI, 2005) richiedono di determinare solo l’isolamento termico dell’abbigliamento perché si assume che si tratti di abbigliamento normale (non protettivo) e che possegga una permeabilità al vapore standard (imst = 0.38).
Tuttavia, nel caso in esame, il personale adotta una tuta idrorepellente che, nei calcoli, si è assunto che fosse impermeabile (imst @0).
C’è anche un altro elemento che dev’essere considerato in relazione all’abbigliamento protettivo indossato dagli operatori oggetto di questa valutazione, ovvero che si presenta quasi totalmente incapsulante, privo cioè di aperture verso l’esterno (tute con elastici ai polsi ed alle caviglie). Nemmeno questa caratteristica è presa in considerazione dalla procedura PHS che considera di poter includere sempre il pumping effect2 nel calcolo degli scambi termici tra corpo e ambiente circostante.
Più avanti illustreremo come tenere conto di questi due aspetti non considerati dallo standard internazionale di riferimento (UNI, 2005).
4 – SCENARIO ESPOSITIVO
Questo lavoro prende in esame gli operatori sanitari addetti all’effettuazione del tampone naso-faringeo al pubblico, operazione condotta all’aperto, tipicamente presso aree “drive-in” (pit stop tamponi).
Nello specifico caso si tratta di un’area all’esterno dell’ospedale San Raffaele di Milano, nei pressi dell’ingresso principale (Figura 2).
5 – DETERMINAZIONE DEL METABOLISMO ENERGETICO
Nel corso del turno lavorativo gli operatori sanitari svolgono diverse attività, come ad esempio l’effettuazione dei tamponi, l’etichettatura dei campioni, la stampa della documentazione. Questi compiti lavorativi prevedono attività di bassa intensità in termini di metabolismo energetico e questo consente di fare l’ipotesi semplificativa di un unico metabolismo che caratterizzi le loro attività diverse dal recupero in posizione seduta.
In tabella 2 sono indicati i valori di metabolismo energetico.
Il metabolismo energetico è valutato usando i prospetti A.2 e B.1, B.2 e B.3 della norma tecnica UNI EN ISO 8996:2005 “Ergonomia dell’ambiente termico – Determinazione del metabolismo energetico”.
6 – DEFINIZIONE DELLE FASI LAVORATIVE
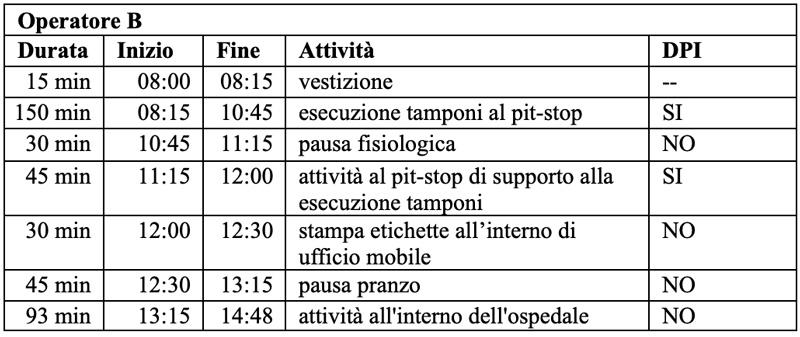
La durata delle fasi lavorative è determinata mediante compilazione, da parte delle operatrici sanitarie, di un registro quotidiano delle attività. Questa procedura è necessaria per l’impostazione dei parametri temporali utilizzati nelle simulazioni di stress termico con metodica PHS.
Si riporta di seguito una tabella giornaliera esemplificativa delle attività registrate in data 10/08/2020.
7 – DETERMINAZIONE DEI PARAMETRI FISICI AMBIENTALI
Le attività sono svolte principalmente all’aperto, pertanto le condizioni atmosferiche influenzano direttamente l’esito dell’indagine. La fascia oraria in cui gli operatori (al momento della rilevazione) svolgono l’attività si estende dalle ore 7:00alle ore 15:15.
Gli accertamenti sullo stress termico di lavoratori impegnati all’aperto devono confrontarsi con l’evoluzione del meteo ed è molto difficile ottenere delle misurazioni ben riferite all’ambiente di lavoro e ben rappresentative delle condizioni più critiche. In quest’ottica è meglio riferirsi a rilievi di lungo periodo, eventualmente storici, reperendo in rete i dati meteorologici.
Pertanto, per elaborare uno scenario rappresentativo delle condizioni più gravose, si è scelto di utilizzare le previsioni meteorologiche di una giornata particolarmente calda complete dei dati orari di temperatura, umidità e velocità dell’aria.
Rimane tuttavia la necessità di valutare correttamente la temperatura media radiante, parametro dal significato locale che non può essere reperito tra i dati meteorologici.
Il contributo radiante allo scambio termico tra soggetto e ambiente, nel caso in esame, non è assolutamente trascurabile, nonostante che operatori sanitari eseguano le attività in ambiente riparato dal sole da una tensostruttura. L’entità di questo contributo è apprezzabile dalla differenza tra temperatura di globotermometro e temperatura dell’aria. Quando il contributo radiante è nullo (ad esempio dopo il tramonto o prima dell’alba), lo è anche tale differenza.
Con il proposito di giungere ad una descrizione dell’evoluzione oraria dei diversi parametri termoigrometrici all’interno della giornata lavorativa di riferimento, abbiamo determinato il valore della temperatura di globotermometro Tg a partire da quella dell’aria Ta, utilizzando alcune misure della loro differenza, ottenute in campo, in diversi momenti di una mattinata ben soleggiata del 6 agosto 2020.
Per determinare l’andamento di Tg – Ta abbiamo eseguito un’interpolazione dei valori di irraggiamento misurati dagli scriventi, con un piranometro, nel corso di una giornata estiva con meteo sereno, due anni prima (27/07/2018) in una località vicina, simile a quella in cui si trova l’Ospedale San Raffaele. La funzione d’interpolazione che abbiamo scelto di utilizzare è una supergaussiana con quattro parametri liberi, come indicato di seguito:
L’adattamento dei parametri così determinati è stato poi effettuato valutando l’adattamento della curva ai valori di Tg – Tamisurati in data 06/08/2020 sotto la tensostruttura dell’Ospedale San Raffaele. Questi dati si riferiscono a tre rilevazioni eseguite sotto il tendone del drive-in. Nella figura sotto si riportano gli esiti delle rilevazioni in termini di Tg – Ta e gli orari in cui tali dati sono stati registrati, i parametri ricavati dall’interpolazione per modellare la funzione e una rappresentazione della curva risultante.

Figura 3. Curva dell’evoluzione temporale della differenza tra la temperatura di globotermometro Tg e la temperatura dell’aria Ta. I tre pallini indicano gli esiti delle misurazioni effettuate in campo e le linee verticali i momenti della giornata corrispondenti ad alba e tramonto.
L’esito di questa predizione fornisce i valori della temperatura di globotermometro Tg nell’intera giornata di riferimento, ottenuti per differenza con i valori della temperatura dell’aria Ta, ricavati dall’archivio meteo. Si nota che al di sotto del tendone la differenza tra Tg e Ta può raggiungere circa 6 gradi nei momenti della giornata in cui l’irraggiamento è maggiore (tra le 12 e le 14).
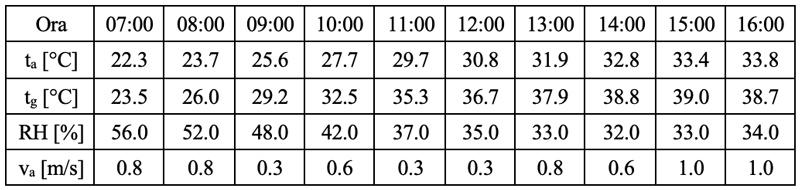
Tabella 4: Evoluzione oraria dei parametri microclimatici nella giornata di riferimento per le simulazioni PHS
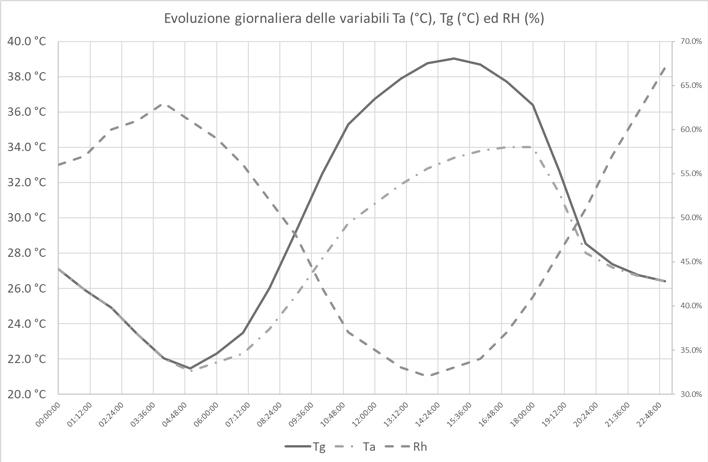
Figura 4. Rappresentazione grafica dell’evoluzione oraria dei parametri termoigrometrici nella giornata di riferimento
Nella tabella 4 sono riportati i valori orari dei quattro parametri microclimatici richiesti per una simulazione con il metodo PHS secondo la UNI EN ISO 7933:2005. Questo metodo, opportunatamente corretto recependo le indicazioni delle BS 7963:2000, è infatti quello prescelto per condurre la valutazione di stress termico come illustrato più avanti.
8 – VALUTAZIONE DELLO STRESS TERMICO MEDIANTE L’ANALISI DELL’AMBIENTE TERMICO
La valutazione del rischio microclima dovuto a stress termico da caldo può essere eseguita a partire dalla descrizione quantitativa dell’ambiente termico, attraverso le due seguenti metodiche:
- WBGT (Wet bulb Globe Temperature)
- PHS (Predicted Heat Strain)
Questi sono gli unici sistemi elaborati a livello internazionale per una valutazione oggettiva dello stress termico da caldo riferita a gruppi di lavoratori.
Se la prima delle due risulta fondamentalmente applicabile solo per uno screening iniziale, la seconda è invece più raffinata e porta a valutazioni ben più accurate grazie alla risoluzione di un’equazione di bilancio termico.
Trascurata pertanto la metodica WBGT perché procedura da non utilizzare per esaminare casi ad alta criticità, si deve considerare che anche la più raffinata procedura PHS, nel caso in esame, presenta alcuni limiti. Lo standard di riferimento (UNI EN ISO 7933:2005) risulta infatti applicabile solo nei casi in cui l’abbigliamento degli addetti sia tale da garantire l’efficacia di tutti i meccanismi di scambio termico tra uomo e ambiente e non è una metodica applicabile nei casi in cui il soggetto indossi un abbigliamento protettivo speciale (ad esempio: abbigliamento riflettente, con raffrescamento attivo, ventilato, impermeabile).
Una soluzione è offerta dalla norma tecnica britannica BS 7963:2000 “Guide to the assessment of heat strain in workers wearing personal protective equipment”. Questo standard non definisce un nuovo indice di esposizione, ma propone dei metodi per correggere le procedure esistenti (WBGT e PHS) così da ottenere una valutazione degli effetti dello stress termico da caldo anche per i lavoratori che devono indossare abbigliamenti protettivi o altri DPI che possono incidere criticamente sugli scambi termici uomo-ambiente.
Di seguito le correzioni da apportare all’algoritmo previsto dal metodo PHS per il calcolo degli indici di rischio (temperatura rettale e sudorazione prevista) se si sceglie di recepire la BS 7963:
- utilizzo dei reali valori di permeabilità al vapore dei capi di abbigliamento al posto del valore di permeabilità standard;
- riduzione o cancellazione delle correzioni per gli effetti dinamici al valore dell’isolamento termico e a quello della permeabilità al vapore, negli scenari espositivi in cui si ipotizza l’uso di una tuta incapsulante;
- riduzione della velocità dell’aria al valore di 0.1 m/s, negli scenari dov’è prevista l’adozione di una tuta impermeabile, così da diminuire anche la quota di calore ceduta per convezione, considerato che è anch’essa inferiore a quella che si avrebbe se l’abbigliamento fosse permeabile al vapore;
- correzione dei valori di metabolismo al fine di tenere conto della maggior fatica dei movimenti quando si indossa abbigliamento di tipo protettivo.
Di seguito si presentano i risultati dell’elaborazione degli indici di rischio ottenuti mediante la procedura PHS in due diversi casi:
- senza le correzioni necessarie per tener conto dell’impiego di abbigliamento protettivo (Figura 5);
- con le correzioni indicate sopra dalle lettere A, B e C (Figura 6).
Nel primo caso nessuno dei due indici di rischio raggiunge valori critici.
L’attività di esecuzione dei tamponi risulta a basso stress termico con una temperatura interna che raggiunge il valore massimo di 37.3 °C nel corso della fase lavorativa di effettuazione dei tamponi.
Nel secondo caso la procedura mostra il superamento del limite di 38 °C, fissato per la temperatura interna, al 44° minuto della fase di esecuzione dei tamponi, per arrivare a superare i 40 °C entro il termine della stessa fase lavorativa.
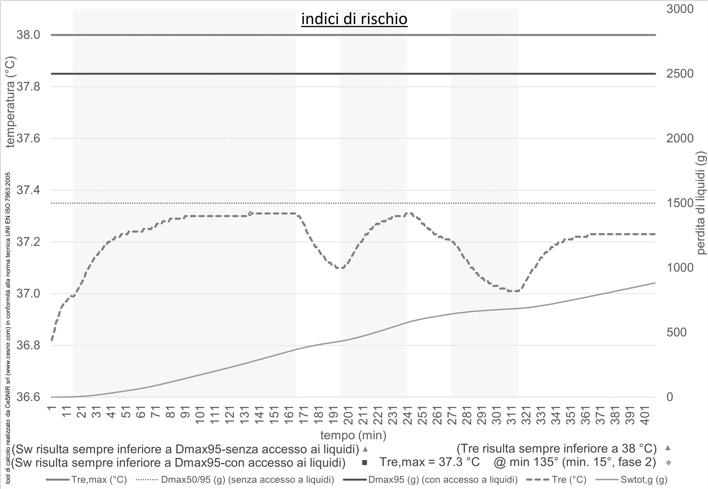
Figura 5. Evoluzione temporale degli indici di rischio (PHS) nel caso di nessuna correzione apportata al metodo. Le bande verticali evidenziano le diverse fasi di lavoro (cfr tabella 3).
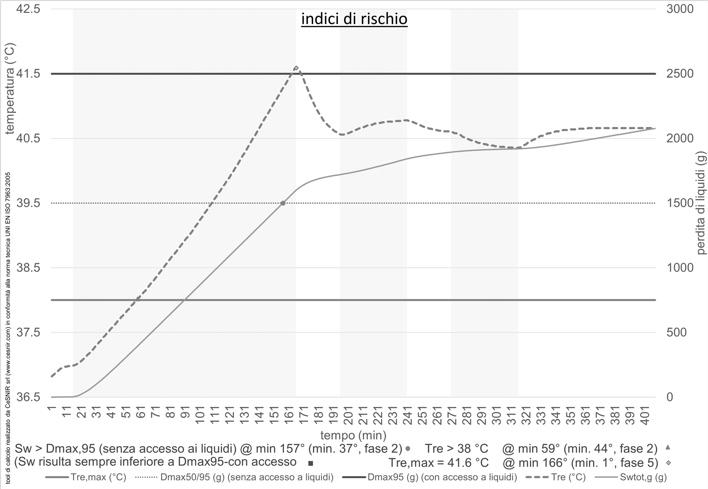
Figura 6. Evoluzione temporale degli indici di rischio (PHS) nel caso dell’applicazione delle correzioni A, B e C. Le bande verticali evidenziano le diverse fasi di lavoro (cfr tabella 3).
Anche in virtù di esperienze pregresse, è parere degli scriventi che le correzioni alla procedura di calcolo indicate dallo standard britannico e indirizzate a tenere nel giusto conto gli effetti sullo stress termico dovuti all’utilizzo di abbigliamento protettivo, siano da adottare con modalità più fini che un mero ON/OFF. Come sarà mostrato più avanti l’esito ottenuto dalla procedura con correzioni si rivela infatti irrealistico ed eccessivamente penalizzante per l’attività lavorativa. Di fatto, il miglior utilizzo delle indicazioni della BS 7963 è sicuramente quello di applicarle con modularità, definendo in primo luogo quali tipi di correzioni adottare (e questa è la scelta meno difficile) e successivamente la loro entità, intesa come, ad esempio, la misura della riduzione della permeabilità e/o dell’effetto di pumping. Tuttavia questa valutazione quantitativa sulla “dose di correzione” rischia di essere arbitraria perché mancante di un supporto rigoroso per la definizione della sua entità.
9 – VALUTAZIONE DELLO STRESS TERMICO MEDIANTE MISURAZIONE DI PARAMETRI FISIOLOGICI
La normazione tecnica emessa a livello internazionale fornisce anche un metodo di valutazione dello stress termico a partire dalla determinazione di alcuni parametri fisiologici dell’addetto (UNI EN ISO 9886:20043.
Questo metodo risulta tuttavia poco adatto nella pratica dell’igiene industriale ma una via più agevole è offerta da una procedura non standardizzata elaborata nell’ambito delle forze armate statunitensi, basata su misurazioni della frequenza cardiaca (Buller et al, 2013, 2015). Per valutare la performance del metodo sono state esaminate le differenze tra le temperature misurate direttamente mediante termometri in forma di pillola ingeribile e quelle stimate dall’algoritmo che elabora i dati sulla frequenza cardiaca. Il sistema si è confermato affidabile e utilizzabile anche nei casi in cui gli addetti indossino abbigliamento protettivo di tipo CBRNE (Chemical Biological Radiological Nuclear and Explosive Equipment).
Il metodo statunitense, da noi più volte adottato nel passato, è stato applicato anche in questo caso. Sono state eseguite misurazioni della frequenza cardiaca di quattro addette all’effettuazione temponi per più giornate, raggiungendo circa 100 ore di monitoraggio.
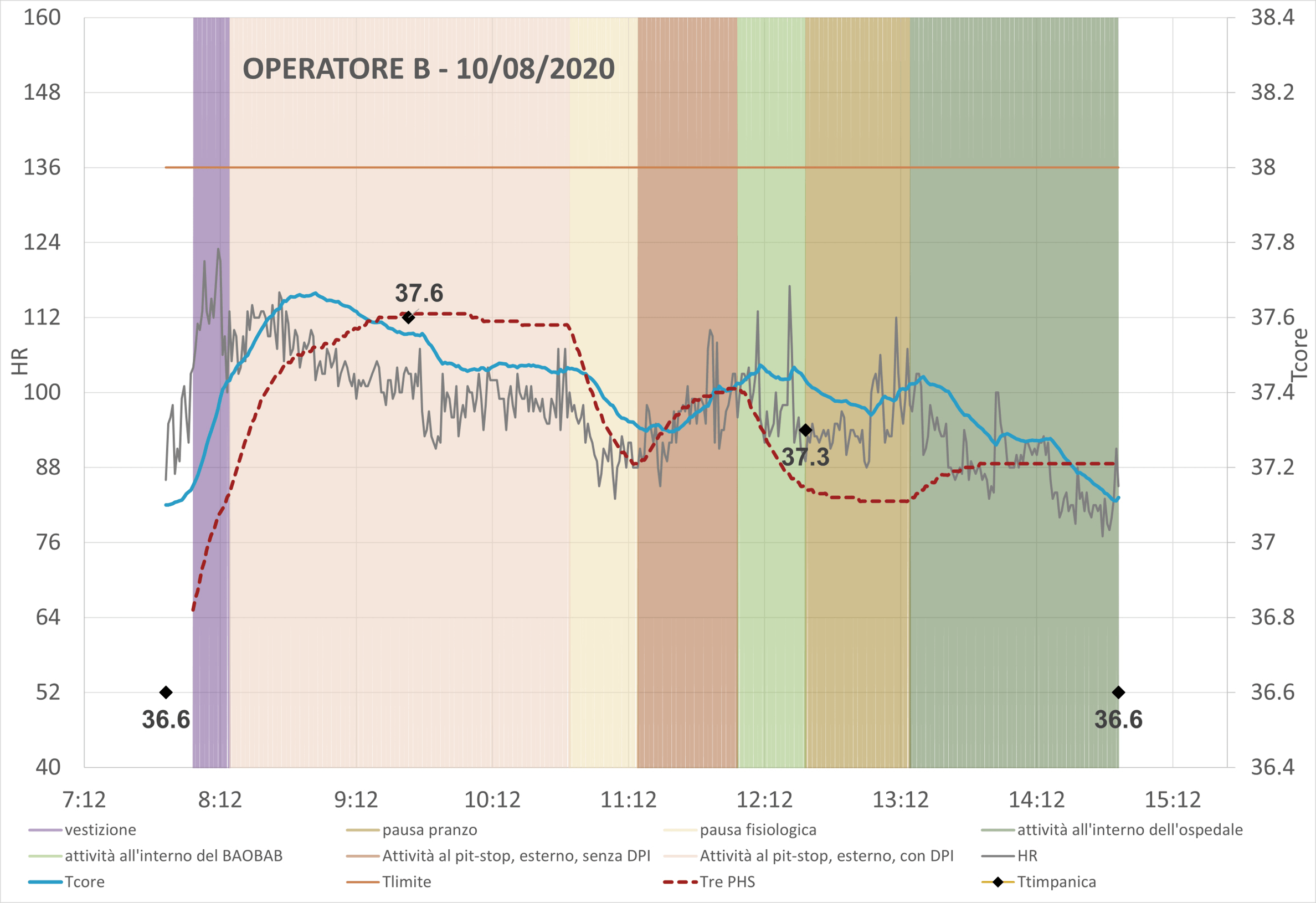
In Figura 7 è presentata l’evoluzione temporale della frequenza cardiaca misurata e della temperatura interna stimata con il metodo statunitense per l’operatore B nella giornata del 10/8/2020, caso che rappresenta il peggiore di tutti quelli osservati.
Il grafico mostra l’incremento nella temperatura interna nel corso della fase di effettuazione tamponi (zona inquadrata dalla linea tratteggiata) e il raggiungimento del valore massimo di 37.7 °C. Il margine rispetto al limite di 38 °C si può considerare accettabile e l’attività risulta pertanto svolta in sicurezza, tuttavia l’incremento nel valore di temperatura interna è significativo.
Sempre nella Figura 7 sono anche presentati i risultati di quattro misurazioni puntuali della temperatura timpanica. Nell’arco delle nostre esperienze di questi ultimi tre anni, periodo nel quale abbiamo sperimentato l’adozione di metodi per la valutazione dello stress termico in grado di superare i limiti del metodo PHS, questa è stata la prima occasione nella quale abbiamo introdotto misurazione della temperatura timpanica, facilitati dal fatto che i lavoratori oggetto di osservazione sono figure sanitarie. Tuttavia questa misurazione si è rivelata non sempre attendibile per mancanza della precisione desiderata, è infatti noto che può essere influenzata dalla temperatura ambientale e dalla difficoltà di puntare la membrana timpanica con il lettore.
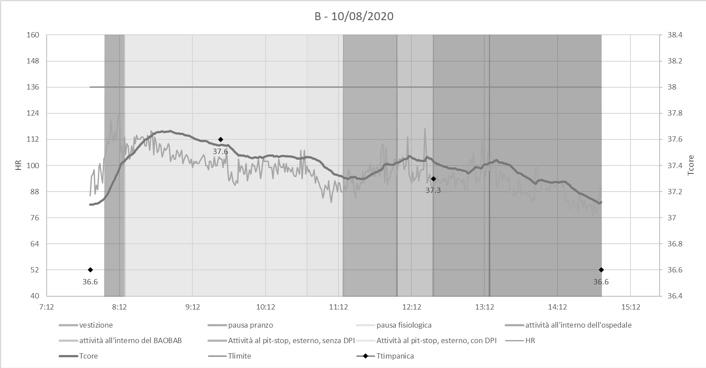
Figura 7. Evoluzione temporale dei valori di frequenza cardiaca (misurata) e di temperatura rettale (calcolata) nel corso di un’intera giornata di lavoro
Restituiamo anche gli esiti del monitoraggio di altre due giornate, con risultati analoghi.
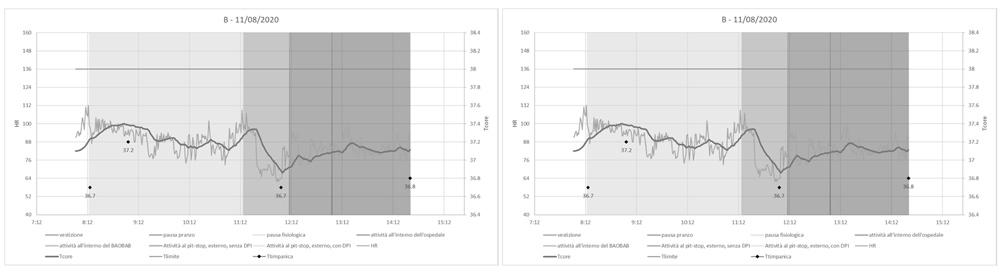
Figura 8. Evoluzione temporale dei valori di frequenza cardiaca e di temperatura rettale per operatori diversi, nel corso di due distinte giornate di lavoro
I monitoraggi cominciano con i soggetti in condizioni di riposo e a inizio turno, così che l’algoritmo di calcolo abbia sempre dati sufficienti perché l’eventuale gap tra l’effettiva temperatura interna iniziale dell’addetto e quella assunta nel calcolo abbia una minima rilevanza nella determinazione della temperatura interna durante le fasi di esposizione al calore. Si fa notare che il valore della temperatura interna iniziale è assunto pari a 37.1 °C nell’algoritmo di Buller e che è invece pari a 36.8 °C nella procedura di calcolo PHS; inoltre, nel primo esempio portato, si nota che la temperatura timpanica è pari a 36.6 °C. Si deve sapere che la procedura del ricercatore statunitense riesce comunque a neutralizzare velocemente un eventuale errore, anche grossolano, nell’attribuzione della temperatura inziale del soggetto.
A titolo di esempio, in Figura 9, ripubblichiamo il primo grafico con l’aggiunta del tracciato di temperatura interna che si ottiene ipotizzando che la temperatura iniziale sia 36.6 °C anziché 37.1 °C.
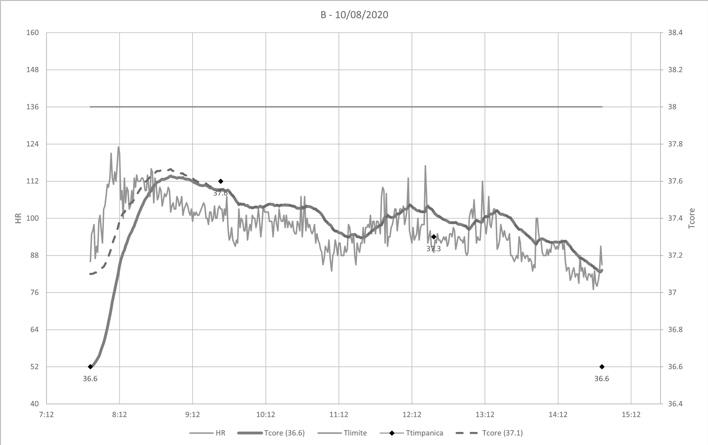
Figura 9. Evoluzione temporale della temperatura rettale ipotizzando differenti valori inziali della stessa
10 – CONFRONTO TRA I METODI
Le valutazioni tramite la metodica PHS “pura” e quella corretta secondo BS 7963 hanno restituito esiti opposti in termini di conformità ai limiti adottati, inoltre nessuno dei due risulta confrontabile con la valutazione tramite misurazioni fisiologiche.
Si deve infatti considerare che la procedura PHS comprende degli ampi margini di cautela e il confronto tra gli esiti di questa e quelli risultanti da un monitoraggio fisiologico normalmente dovrebbe restituire indici di rischio più alti per la prima.
Abbiamo quindi provato ad utilizzare il risultato della valutazione tramite parametri fisiologici per operare una sorta di taratura delle correzioni da apportare alla procedura PHS su indicazione dalla norma BS 7963. Il miglior risultato è mostrato in Figura 10.
Si deve tuttavia tener presente che i gradi di libertà sui quali agire sono molti, soprattutto se si accetta che, come scritto precedentemente, le correzioni apportate al metodo PHS dalla BS 7963, siano da modulare, invece che essere adottate con un approccio “o tutto o niente”.
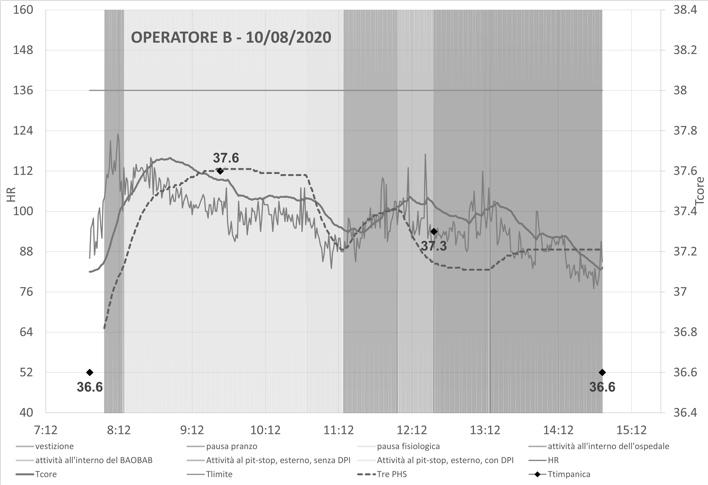
Figura 10. Confronto tra l’evoluzione temporale della temperatura rettale calcolata con l’algoritmo di Buller a partire dalla frequenza cardiaca (linea continua) e l’evoluzione della stessa grandezza calcolata con la procedura PHS, così come corretta dalla BS 7963 (linea tratteggiata), avendo modulato le correzioni da apportare in modo da ridurre al minimo la distanza tra le due curve.
11 – CONCLUSIONI
Questo lavoro concerne l’accertamento sullo stress termico correlato con una specifica situazione lavorativa, ovvero quella vissuta dal personale sanitario che, in ambiente outdoor, esegue tampone oro-faringeo su pazienti.
I risultati mostrano che, anche nel corso delle calde giornate estive, operando però sotto la protezione di uno schermo alla radiazione solare diretta, la temperatura rettale si mantiene sotto il limite di 38 °C con un congruo margine anche nelle giornate più calde (la massima temperatura rettale raggiunta è infatti di 37.7 °C).
Il risultato è probabilmente attribuibile al basso metabolismo correlato con i compiti lavorativi svolti. L’energia sviluppata internamente per compiere le attività più pesanti può essere infatti una delle principali cause del surriscaldamento umano ma in questo caso risulta di bassa rilevanza.
L’interesse per questa esperienza è determinato dal fatto che l’abbigliamento indossato dai lavoratori è di tipo incapsulante e impermeabile ed esclude la possibilità di adottare la norma tecnica relativa alla metodologia PHS per compiere l’accertamento.
Per questo motivo la verifica è compiuta apportando alla procedura PHS le correzioni suggerite dalla norma britannica BS 7963, ma i risultati ottenuti profilano degli scenari irrealistici come confermato sia da osservazioni sul campo, sia tramite il controllo delle temperature timpaniche.
Il miglior impiego della metodica PHS modificata secondo BS 7963 dovrebbe prevedere un utilizzo molto accurato delle correzioni al metodo ma questo aspetto non è trattato dalla norma e ciò costituisce il punto più debole di questo criterio. Sarebbe auspicabile che nuovi lavori aiutassero a fare chiarezza su questo argomento, in modo da definire criteri di modularità e gradualità per l’applicazione delle correzioni proposte dalla norma britannica.
L’esito che riteniamo maggiormente attendibile è quello dei risultati ottenuti mediante il monitoraggio di parametri fisiologici e precisamente della frequenza cardiaca. Come già argomentato in lavori precedenti (Merlino et al., 2018, 2019) il monitoraggio della frequenza cardiaca non è finalizzato alla valutazione dello stress termico mediante la procedura standardizzata (UNI, 2014), ma è utilizzato per calcolare la temperatura del nucleo corporeo tramite un algoritmo elaborato nell’ambito delle forze armate statunitensi (Buller et al., 2013, 2015).
La nostra valutazione è che questa metodica sia matura a sufficienza per emergere dall’isolamento nel quale oggi si trova nel nostro Paese e auspichiamo che nei prossimi anni ci siano sempre più occasioni di confronto sul tema.
12 – BIBLIOGRAFIA E SITOGRAFIA
- J Buller et al. (2013) Estimation of human core temperature from sequential heart rate observations, Physiological Measurement, 34, 781-798
- J. Buller et al. (2015) Real-time core body temperature estimation from heart rate for first responders wearing different levels of personal protective equipment, Ergonomics, 58:11, 1830-1841
- Merlino, G. Gambino, G. Quadrio (2018) Valutazione dello stress termico per lavoratori sottoposti ad alti carichi, in regime di non applicabilità delle metodiche WBGT e PHS, atti del convegno nazionale dBA 2018 (Bologna, 17 ottobre 2018)
- Merlino, G. Gambino, D. Meda, G. Quadrio (2019) Accertamenti di stress termico mediante monitoraggio della frequenza cardiaca degli esposti, atti del convegno nazionale dBA 2019 (Bologna, 17 ottobre 2019)
- Merlino, G. Gambino, (2020) COVID-19: il rischio microclimatico per gli operatori di primo soccorso, PuntoSicuro, anno 22, numero 4732
- INAIL (2020), COVID-19 e protezione degli operatori sanitari
- ISS (2020), Rapporto ISS COVID-19 • n. 2/2020 Rev. 2 – Indicazioni ad interim per un utilizzo razionale delle protezioni per infezione da SARS-COV-2 nelle attività sanitarie e sociosanitarie (assistenza a soggetti affetti da COVID-19) nell’attuale scenario emergenziale SARS-COV-2. Versione del 10 maggio 2020
- Regione Lombardia (2020), D.G. Welfare. D.d.g. 6 agosto 2020 – n. 9583, Aggiornamento degli indirizzi per l’organizzazione delle attività sanitarie in relazione all’andamento dell’epidemia da COVID 19
- BS 7963:2000 Guide to the assessment of heat strain in workers wearing personal protective equipment
- UNI EN ISO 12894:2002 Ergonomia degli ambienti termici – Supervisione medica per persone esposte ad ambienti molto caldi o molto freddi
- UNI EN ISO 9886:2004 Ergonomia – Valutazione degli effetti termici (thermal strain) mediante misurazioni fisiologiche
- UNI EN ISO 7933:2005 Ergonomia dell’ambiente termico – Determinazione analitica ed interpretazione dello stress termico da calore mediante il calcolo della sollecitazione termica prevedibile
- Core Body Temperature Estimation From Heart Rate, US Army Research Institute of Environmental Medicine (USARIEM), 13 June 2014,(consultato il 14/10/2020)
1 UNI EN ISO 7933:2005 Ergonomia dell’ambiente termico – Determinazione analitica ed interpretazione dello stress termico da calore mediante il calcolo della sollecitazione termica prevedibile
2 Un fattore che incide in modo importante sugli scambi termici, è il grado di aderenza dell’abbigliamento stesso al corpo. Quando gli indumenti non sono fascianti, l’aria può transitare dall’esterno al loro interno e viceversa, pompata dentro e fuori dagli stessi movimenti del soggetto; questo effetto è denominato “pumping effect”. Tranne che nel caso dei metabolismi più leggeri (inferiori a 100 Wm-2) il “pumping effect” può incidere sull’isolamento termico dell’abbigliamento riducendolo di circa il 20% rispetto al suo valore statico (nominale).
3 “Ergonomia – Valutazione degli effetti termici (thermal strain) mediante misurazioni fisiologiche”
————————
![]()
Attenzione: questo articolo è distribuito con Licenza Creative Commons Attribuzione 4.0 Internazionale.
Ovvero sei libera/o di condividere o modificare questo materiale con qualsiasi mezzo e formato e con qualsiasi fine, anche commerciale, alla condizione di riconoscere una menzione di paternità adeguata. Ad esempio con un link alla versione originale e/o citando il sito da cui è tratta e l’URL completo della pagina.
————————
scarica l’articolo integrale in formato pdf:
Alessandro Merlino1, Gianluca Gambino1, Daniele Meda1, Gabriele Quadrio1, Neva Pasqualini2, Pasqualino D’Aloia2, Gabriele Pellicciotta2, Paolo Zani2 (2020) Il rischio da stress termico per gli operatori sanitari impegnati in attività anti-COVID all’aperto, atti del convegno nazionale dBA 2020 (evento online, 3 dicembre 2020)
1 – CeSNIR, Milano (MI)
2 – IRCCS Ospedale San Raffaele, Milano (MI)
scarica le slide della presentazione preparata per il convegno:
Alessandro Merlino (2020) Il rischio da stress termico per gli operatori sanitari impegnati in attività anti-COVID all’aperto (presentazione), convegno nazionale dBA 2020 (evento online, 3 dicembre 2020)
Le nostre consulenze sul microclima
Tutte le nostre consulenze
- Valutazione dell’esposizione dei lavoratori agli agenti fisici: Rumore, Vibrazioni, Campi elettromagnetici, Radiazioni ottiche artificiali, Stress termico
- Valutazione dell’esposizione dei lavoratori alle sostanze nocive
- Verifica dei requisiti degli ambienti indoor: Microclima, Qualità dell’aria, Illuminazione, Rumore